Prevenção de complicações em peeling químico
Embora o procedimento seja geralmente seguro, podem ocorrer complicações e é importante ao profissional entender o que fazer nestes casos
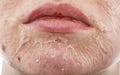
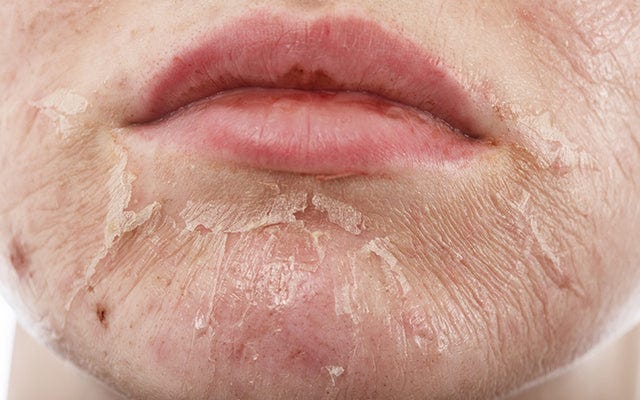
A descamação química (quimioesfoliação) é um procedimento no qual um agente químico de uma determinada força é aplicado à pele, causando uma destruição controlada das camadas da pele, seguida de regeneração e remodelação, com melhoria da textura e anormalidades superficiais. Embora o procedimento seja geralmente seguro, podem ocorrer complicações. As várias complicações que podem ocorrer na descamação química são:
Imediatas (Dentro de minutos a horas após a descamação):
Prurido, ardência, irritação
Eritema persistente e edema
Complicações oculares
Atrasadas (Dentro de alguns dias a semanas):
Perda da barreira cutânea e lesão tecidual: Infecções (bacterianas, herpéticas, candidíacas)
Cicatrização anormal: Cicatrizes, cicatrização retardada, milia e mudanças texturais
Mudanças pigmentares: Hiperpigmentação, hipopigmentação, linhas de demarcação
Reação adversa ao agente químico: Erupções acneiformes, reações alérgicas, toxicidade
Embora menores, todas essas complicações são mais comuns em pacientes com pele mais escura e com descamações médias e profundas em comparação com descamações superficiais.
Estas complicações da descamação química podem ser prevenidas por meio da seleção adequada do paciente, aconselhamento do paciente, preparação adequada e com bons cuidados durante e após a descamação. Este artigo descreve algumas dicas para alcançar resultados ótimos após as descamações químicas.
SELEÇÃO DO PACIENTE
O primeiro passo na prevenção de complicações é identificar os pacientes em risco, para que as complicações possam ser antecipadas, prevenidas e, caso ainda ocorram, tratadas o mais rápido possível. Esses pacientes incluem aqueles
com tipo de pele mais escura com tendência a desenvolver hiperpigmentação pós-inflamatória;
com pele sensível ou histórico de dermatite atópica;
com pele seca e uma tonalidade avermelhada;
com ocupações ao ar livre;
com histórico de fotosensibilidade ou hiperpigmentação pós-inflamatória;
em uso de medicamentos fotosensibilizantes;
com histórico de queloides ou cicatrização de feridas ruim ou infecção por herpes;
que recentemente receberam isotretinoína;
com expectativas irreais, pacientes não cooperativos e exigentes e
que estão psicologicamente perturbados.
ACONSELHAMENTO DO PACIENTE
Um formulário de consentimento detalhado deve ser obtido. Fotografias pré-descamação sob iluminação adequada são aconselhadas em todos os casos. O paciente deve ser especificamente aconselhado sobre
a natureza do tratamento,
os riscos envolvidos,
os resultados esperados,
os sinais de alerta precoce como eritema, hiperpigmentação, crostas, etc.,
a necessidade de aplicar tratamento tópico adequado após as descamações para manutenção e prevenção de complicações e
a necessidade de evitar sol, produtos químicos irritantes, etc.
PRECAUÇÕES PRÉ-DESCAMAÇÃO
As precauções pré-descamação a serem tomadas para prevenir complicações incluem identificar os pacientes em risco por meio de uma história detalhada e exame, conforme detalhado acima. Outras precauções incluem o seguinte.
A preparação adequada da pele por pelo menos 2-4 semanas antes da descamação e interrupção 3-5 dias antes do procedimento é de vital importância. A preparação é feita pela aplicação de agentes despigmentantes, como hidroquinona ou ácido retinoico e uso de protetores solares.
O paciente deve ser instruído a não descolorir, encerar, esfregar, massagear ou usar depilatórios ou esfoliantes, ou agendar qualquer evento importante 1 semana antes da descamação e parar o retinoide 3 dias antes da descamação.
Em pacientes com lesão ativa ou histórico de herpes simplex, um antiviral profilático, como aciclovir 200 mg, 5 vezes ao dia, ou valaciclovir 1 g, 3 vezes ao dia, deve ser administrado, começando 2 dias antes da descamação e continuado por 10-14 dias após a descamação, até a reepitelização ocorrer.
PRECAUÇÕES INTRA-DESCAMAÇÃO
Ao realizar uma descamação química, é muito importante selecionar o agente de descamação correto na concentração certa.
É sempre melhor subdescamar do que superdescamar nas fases iniciais.
Áreas sensíveis como o canto interno do olho e as dobras nasolabiais devem ser protegidas com vaselina.
O agente neutralizante deve ser mantido pronto para terminar a descamação, se necessário, antes do tempo previsto.
Uma seringa preenchida com soro fisiológico deve ser mantida pronta, em caso de derramamento acidental no olho para prevenir complicações oculares, como danos à córnea.
Se o ácido tricloroacético ou o ácido glicólico entrarem no olho, soro fisiológico deve ser usado para enxaguar o olho, e em caso de compostos fenólicos, óleo mineral deve ser usado.
Ao descamar a área periorbital, um cotonete seco deve ser mantido pronto para absorver quaisquer lágrimas. Se houver lacrimejamento dos olhos, a descamação pode escorrer para cima ou para baixo.
Ao realizar descamações médias e profundas, especialmente em peles mais escuras, o agente de descamação com menor concentração deve ser suavizado nas bordas para se fundir com a pele normal circundante, a fim de evitar linhas de demarcação.
CUIDADOS PÓS-DESCAMAÇÃO
Um bom cuidado pós-procedimento garante uma recuperação precoce com complicações mínimas.
No período imediato após a descamação, deve-se usar um sabonete
suave, e hidratantes suaves devem ser aplicados várias vezes ao dia para manter a pele hidratada.
O paciente deve ser aconselhado a não arrancar as crostas, pois isso pode levar à cicatrização e hiperpigmentação.
O uso de protetores solares é obrigatório, e o paciente deve ser instruído a evitar exposição ao sol durante pelo menos 1 mês após a descamação.
Em caso de eritema persistente, agentes anti-inflamatórios tópicos como hidrocortisona 1% ou pimecrolimus podem ser usados.
Se houver sinais de infecção, como dor, calor, vermelhidão ou pus, o paciente deve ser examinado imediatamente e tratado com antibióticos apropriados.
Se ocorrer hiperpigmentação pós-inflamatória, deve ser tratada precocemente com hidroquinona, ácido kójico, ácido azelaico ou arbutina.
Se ocorrer hipopigmentação, o paciente deve ser aconselhado a proteger a área afetada da exposição solar para permitir a repigmentação.
Se houver cicatrizes, o tratamento deve ser iniciado precocemente com terapia a laser, microdermoabrasão ou terapia de silicone.
CONCLUSÃO
Embora as descamações químicas sejam geralmente seguras e eficazes, complicações podem ocorrer. Uma abordagem cuidadosa para a seleção do paciente, preparação adequada da pele, técnica precisa de aplicação e cuidados pós-descamação meticulosos podem minimizar essas complicações. A identificação precoce e o tratamento de complicações garantem os melhores resultados possíveis.